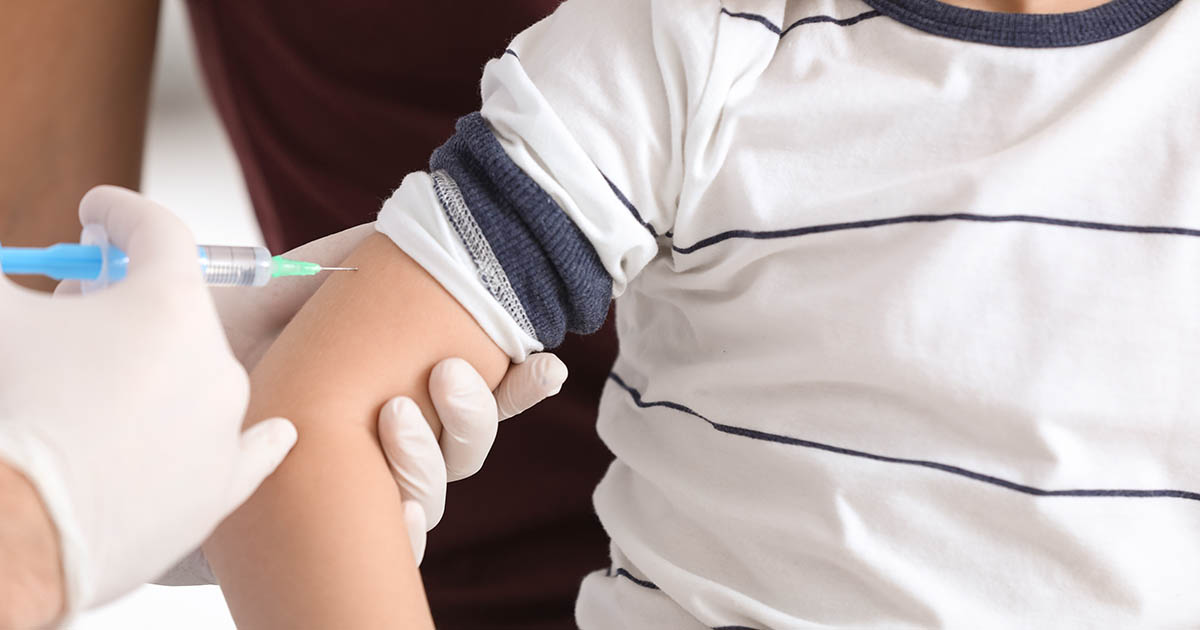
Вопрос защиты от инфекционных заболеваний во все времена волновало человечество. Особое внимание при этом уделялось детям, так как многие инфекции атакуют именно в детском возрасте, когда способности справиться с ними и сегодня весьма ограничены.
Поэтому идея создать искусственно иммунитет, то есть до того, как ребенок повстречается с настоящим возбудителем заболевания, в свое время сделала настоящий переворот в медицине, существенно снизив не только смертность детей от конкретных инфекций и их осложнений, например, кори и коревой пневмонии, но и уменьшив заболеваемость.
Читайте также: ОРВИ у детей: симптомы, лечение, профилактика
Если еще несколько десятков лет назад дети заболевали и погибали от некоторых инфекций, а те, кому удалось выжить, могли остаться на всю жизнь инвалидами, то сегодня благодаря проведению вакцинопрофилактики такие случаи считаются казуистическими. С учетом того, что против большинства вирусных инфекций к настоящему времени специфического противовирусного лечения нет, единственным способ обезопасить ребенка от заражения ими или облегчить его организму борьбу с ним остается вакцинация.
Прививки новорожденным и детям
В нашей стране существует перечень обязательных вакцинаций, которые включены в Календарь профилактических прививок, утвержденный Министерством здравоохранения Украины. Согласно нему вакцинопрофилактика проводится в отношении 10 наиболее опасных инфекционных заболеваний, к которым отнесены туберкулез, корь, эпидемический паротит, краснуха, коклюш, дифтерия, столбняк, полиомиелит, гепатит В, гемофильная инфекция.
При этом существует четкая последовательность прививания детей, начиная с самого рождения.
Прививки ребенку на первом месяце жизни:
- в первый день жизни – против гепатита В,
- на 3 – 5-й день – против туберкулеза
Прививки ребенку на втором месяце жизни
- Вторая доза вакцины (повторная вакцинация или ревакцинация) против гепатита В
- Первая доза вакцины против дифтерии, столбняка, коклюша, полиомиелита, Haemophilus influenzae B (гемофильной или ХИБ-инфекции)
Прививки ребенку на четвертом месяце жизни
- Вторая доза вакцины (повторная вакцинация или ревакцинация) против дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции
Прививки ребенку на шестом месяце жизни
- Третья доза вакцины (ревакцинация) против гепатита В, дифтерии, столбняка, коклюша, полиомиелита
Прививки ребенку в год
- Первая доза вакцины против кори, эпидемического паротита и краснухи
Прививки ребенку в 18 месяцев, или полтора года
- Четвертая доза вакцины против дифтерии, столбняка, коклюша, полиомиелита
Прививки ребенку в 6 лет
- Вторая доза вакцины (повторная вакцинация или ревакцинация) против кори, эпидемического паротита и краснухи
- Пятая доза против дифтерии и столбняка
- Пятая доза против полиомиелита
Прививки ребенку в 14 лет
- Шестая доза вакцины против полиомиелита
Прививки ребёнка в 16 лет
- Шестая доза прививки против дифтерии и столбняка
Во взрослом возрасте через каждые 10 лет, то есть в 26, 36, 46 лет рекомендуется продолжать вакцинироваться против дифтерии и столбняка.
Вакцинация, не включённая в Календарь профилактических прививок
Кроме 10 обязательных в Украине существует еще 7 рекомендованных, то есть по желанию мамы ребенка и согласования с врачом, проводящихся на коммерческой основе, профилактических прививок, которые также защищают от тяжелых заболеваний.
К ним относятся:
- вакцинация против гриппа А и В (сезонные штаммы)
- вакцинация против папилломавирусной инфекции (ВПЧ-инфекция)
- вакцинация против ротавируса
- вакцинация против гепатита А
- вакцинация против пневмококка
- вакцинация против менингококка
- вакцинация против ветряной оспы (опоясывающего лишая или herpes zoster)
Что такое вакцина и какой она бывает
Вакцина представляет собой препарат бактериального или вирусного происхождения, при его введении в организм происходит формирование приобретенного (адаптивного) иммунитета.
В зависимости от того, против какого типа инфекционного агента создана вакцина, существуют:
- Вирусные — прививка от бешенства, кори, гриппа, полиомиелита, краснухи, эпидемического паротита
- Бактериальные – прививка от туберкулеза (БЦЖ), столбняка, коклюша, брюшного тифа, дифтерии, холеры.
- Комбинированные – создают иммунитет к нескольким возбудителям заболеваний. К таким относится АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина
По виду и способу получения различают:
- Живые – в состав препарата входят живой, но ослабленный возбудитель заболевания. Например прививка от кори, бешенства, краснухи и туберкулеза
- Инактивированные – содержат убитые возбудители заболевания. Пример вакцин – от полиомиелита, коклюша, клещевого энцефалита
- Полученные генно-инженерным путем, как вакцина против гепатита В
По составу подразделяются на:
- Моновакцины, содержание только один патоген, например прививка против туберкулеза
- Дивакцины, в их состав входят два патогена. Пример, вакцина против гепатита А и В
- Поливакцины содержат несколько патогенов. К ним относится АКДС, которая содержит убитые коклюшные бактерии вместе с дифтерийным и столбнячным анатоксинами.
Осложнения после прививки
В современном мире мамы больше не бояться тяжелых инфекционных заболеваний у своих детей и их печальных последствий. Большинство, если не все, сегодня являются предупреждаемыми с помощью вакцинации, а создаваемый коллективный иммунитет, или как его называют врачи – популяционный, защищает тех, кому вакцинация противопоказана. Сегодня акценты сместились в сторону боязни возможных последствий введения вакцин и состава этих препаратов – на этой почве сформировалось и до сих пор крайне живучи множество мифов и кривотолков.
Читайте также: Несформированный иммунитет – причина частых ОРВИ у детей
Медицинская наука каждый раз опровергает их и объясняет, как обстоят дела на самом деле и почему так происходит. Неизменным остается лишь одно: вакцина позволяет подготовить иммунитет к встрече с наиболее опасным возбудителем заболевания, а наличие определенного числа провакцинированного населения делает невозможным передачу возбудителя заболевания малому числу непривитых людей (коллективный иммунитет).
Иногда возникают ситуации, когда после введения вакцины состояние ребенка может ухудшиться и развиться поствакцинальные реакции. Хорошо, если врач предупредит маму заранее и она знает, какие симптомы могут появиться у ребенка и как нужно действовать в этой ситуации. Здесь приведены все возможные эффекты, которые могут возникнуть после введения вакцины, чтобы знать, что может быть и задавать вопросы врачу. Такая тактика позволит быть готовыми к возможным реакциям на вакцину и не бояться ее проведения.
Возможные поствакцинальные реакции:
- Кратковременное повышение температуры тела
- Фебрильные судороги, появляющиеся на фоне лихорадки, являющиеся непродолжительными и нетяжелыми
- Местные реакции: покраснение, отечность и инфильтрат мягких тканей в месте введения вакцины, сопровождающиеся болезненностью
- Аллергические реакции: анафилактический шок (развивается сразу после введения вакцины и при своевременно оказанной медицинской помощи не представляет угрозы жизни ребенка).
Многие поствакцинальные реакции связаны с наличием у ребенка других заболеваний, как инфекционных, так и неинфекционных. Возможны ситуации, когда появление симптомов у ребенка после проведения вакцинации на самом деле является отображением другой болезни. Например, развитие у ребенка респираторного заболевания после прививки может быть связано с заражением вирусом ОРВИ, произошедшем в поликлинике, куда ребенок пришел на вакцинацию.
Читайте также: Планируете отдых ребенка в летнем лагере: позаботьтесь об иммунитете
То же самое касается и появления бактериальных заболеваний, инфекции мочевыводящих путей и других состояний. Все это говорит о том, что нужно более тщательно проверять здоровье ребенка накануне вакцинации. Кроме того, приходить в поликлинику на прививку нужно в специально отведенные дни, когда число болеющих детей намного меньше, чем в обычные дни. То же самое касается и болеющих детей: посещение врача нужно планировать таким образом, чтобы оно не совпало с днем здорового ребенка, чтобы не подвергать риску здоровых детей, пришедших на прививку.
Если возникли вышеперечисленные реакции, то одновременно с выяснением причин их появления, важно не упустить время и пролечить ребенка. Как показывает опыт, своевременная диагностика и правильное лечение позволяет спасти жизнь и здоровье детей даже при развитии у них поствакцинальных реакций.
Ольга Задорожная, педиатр